Blefarite: sintomi, cause e cura
Sintomi della blefarite seborroica
Anche le componenti interne, ghiandolari, delle palpebre si infiammano frequentemente, manifestando quadri a carico del bordo vicino alla linea delle ciglia, dove sboccano i dotti escretori (Figura 2c).
Sono le blefariti (dal greco Bléfaron, palpebra e -ite, desinenza convenzionale che in medicina indica un processo infiammatorio). Il margine palpebrale si arrossa, gonfia, forma pustole, squame, crosticine, talora si ulcera alla base delle ciglia, che possono cadere (Figura 2 e,f), con sensazione di corpo estraneo, prurito, eccessiva lacrimazione e sensibilità alla luce. Di notte le secrezioni seccano e le palpebre si appiccicano.
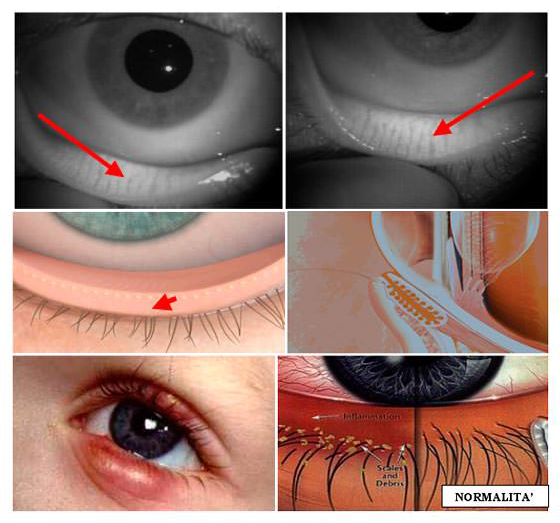
Figura 2. Immagini all’infrarosso delle ghiandole di Meibomio (frecce rosse) (a, b) sul versante interno della palpebra inferiore eversa, con i punti di sbocco dei dotti dietro la linea delle ciglia (c), e in sezione (d), con il secreto lipidico colorato in giallo che si dispone come strato superficiale della lacrima. Blefarite iperemica: i bordi palpebrali appaiono arrossati ed edematosi (e); blefarite seborroica: la base del ciglio è intasata di crosticine che desquamano con un secreto secco od oleoso (f, sinistra)
La presenza di ulcere e di sanguinamento successivo alla rimozione delle crosticine distinguono le forme causate da un’infezione (in genere batteri come lo stafilococco, più raramente funghi) dalla blefariti seborroiche o non ulcerative, in cui le squame sono più oleose e le cause sono da ricercare in fattori di origine allergica, ambientale o costituzionale (i soggetti affetti hanno tipicamente seborrea cutanea, forfora del cuoio capelluto, talora condizioni dermatologiche come ad esempio l’acne rosacea).
Nelle forme infettive di blefarite si formano piccoli ascessi che coinvolgono i follicoli ciliari e le ghiandole di Meibomio (Figura 2 a,b), che si trovano all’interno della palpebra, con il compito di produrre la fase lipidica delle lacrime, che ne previene l’evaporazione.
Cause della blefarite
Tali ghiandole si possono intasare a causa di un secreto troppo denso o di bande cicatriziali fibrotiche che bloccano lo scarico. Ne deriva una secrezione squilibrata (MGD o Meibomian Gland Disfunction) con alterazioni del film lacrimale, disturbi tipici dell’occhio secco, prurito, bruciore, gonfiore e tensione delle palpebre, anche dolorosa che favoriscono il sovrapporsi di infezioni batteriche a carico della superficie oculare, che può partecipare al processo infiammatorio con disturbi collaterali (congiuntiviti, calazi, orzaioli), come tipicamente accade ad esempio nella rosacea oculare.
Nei casi più seri si possono verificare cheratiti, ulcerazioni e ascessi corneali con conseguenze potenzialmente gravi per la visione. Siccome in molti casi i segni e i sintomi sono sfumati, la blefarite può sfuggire all’indagine preliminare per indicare la chirurgia refrattiva (LASIK, PRK) con rischi talvolta seri nel postoperatorio. Tale chirurgia va effettuata soltanto una volta risolta l’infiammazione del bordo palpebrale.
Cura della blefarite seborroica
La cura della blefarite si presenta difficile, data la tendenza a ripetersi ciclicamente e a cronicizzare. Nel nostro centro oculistico indichiamo come cardine della cura il rispetto di talune norme igieniche locali e generali.
In buona parte dei casi, evitare di sfregarsi gli occhi e la corretta pulizia del bordo palpebrale e delle ciglia con impacchi di acqua calda salata (Figura 3), soluzione di bicarbonato di sodio (un cucchiaio da the in mezzo litro di acqua bollita) oppure con uno dei tanti prodotti detergenti ‘specifici’ presenti sul mercato permette, da sola, il controllo dell’infiammazione.
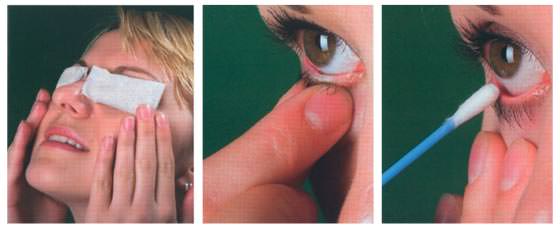
Figura 3. Dopo un’accurata igiene con prodotti specific, si procede alla fase di ipertermia, applicando compresse calde (a) per almeno 10 minuti, onde ammorbidire le croste e sciogliere i tappi oleosi che ostruiscono gli orifici ghiandolari. Quindi si procede con delicati massaggi (b) e accurate detersioni del margine palpebrale con cotton fiock (c) e baby shampoo. Alla fine si sciacqua con soluzione di lavaggio
Nelle forme ulcerative di blefarite si ricorre ad antibiotici locali (colliri e/o pomate di azitromicina) e sistemici (eritromicina e tetracicline), associati a ciclosporina e deboli cortisonici.
L’efficacia antinfiammatoria del cortisonico si associa ad un rischio significativo di complicanze gravi (cataratta, glaucoma) in caso di autoprescrizione senza il monitoraggio medico.
Un’adeguata igiene alimentare (evitare cibi che sovraccaricano fegato e intestino, usare integratori di acidi grassi essenziali omega-3) e uno stile di vita poco stressato sono particolarmente utili.
Nei casi, dolorosi, di elevata pressione intraduttale con ostruzione prossimale, l’incannulazione chirurgica con microsonde degli orifizi di sbocco delle ghiandole di Meibomio per sbloccarne il deflusso (procedura di Maskin) (Figura 4) ottiene risultati immediati e abbastanza duraturi (sovente va ripetuta).
Un nuovissimo, e costosissimo, dispositivo, il LipiFlow Thermal Pulsation System, oltre ad aiutare la diagnosi mediante visualizzazione interferometrica dell’attività ghiandolare, riscalda e massaggia le palpebre con una pressione controllata. La procedura ambulatoriale, in anestesia locale, dura circa 12 minuti.

Figura 4. Procedura di Maskin. In anestesia locale, si penetrano gli orifici con le sonde rigide da 1 a 6 mm e si iniettano 0.05 cc di cortisone, quindi si risciacqua con abbondante soluzione salina
Per informazioni o per prenotare una visita oculistica chiamate lo 028057388 o inviateci una email.


